52天然痘(smallpox)
病原体
痘瘡ウイルス/Variola virus
感染経路
飛沫感染・接触感染、ときに空気感染も生じうる。
流行地域
1980年5月に世界根絶が宣言された。
発生頻度
現在は発生なし。
潜伏期間・主要症状・検査所見
潜伏期は約12日(平均7~17日)である。病型は(1)通常型、(2)出血型、(3)扁平型、(4)不全型(修飾型)の4型が知られている。
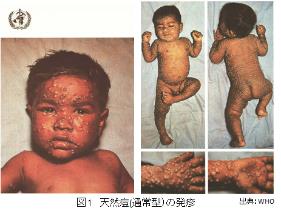
- 通常型:2~4日の前駆期(急激な39℃台の発熱、頭痛、四肢痛、腰痛)を経ていったん解熱したのちに、再度の発熱と同時に発疹期(紅斑→丘疹→水疱→膿疱→痂皮→落屑と同期して規則正しく移行する)となる。発疹は約21日間持続する。発疹は、全身に出現するが、顔面と四肢遠位側に分布し、輪郭が明瞭で水疱には臍窩がみられる。(図1)
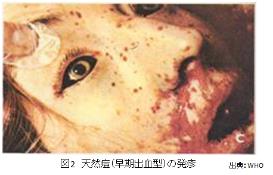
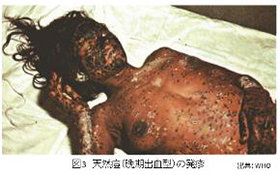
- 出血型:潜伏期は通常型よりも若干短く、前駆症状がより重症である。すべての年齢で起こるが成人の方が多い。ワクチン既接種者でも発症すると言われている。発疹が出現する前から出血する早期出血型(図2)と、発疹出現後にその発疹から出血する晩期出血型(図3)とに分かれる。発症後5~6日目に死亡することが多い。
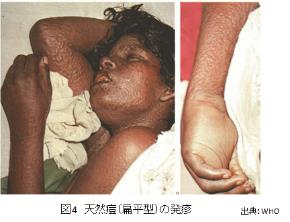
- 扁平型:まれな型であるが予後は不良である。小児での発生が多い。発疹の出現が遅く、癒合しており、平坦で柔らか(ベルベット様)である。膿疱は形成しない。ワクチン接種によって予防可能である。(図4)
- 不全型(修飾型):ワクチン既接種者における軽症型で比較的まれ。前駆症状は通常型と同様だが、発疹出現時には発熱はおさまり、しかも早く進行し10日以内で終了する。
予後
治癒した者の後遺症は、痘痕(色素脱出を伴うへこみ傷)が最も多い。そのほか、失明、脳炎、骨髄炎、死産と自然流産、男性不妊症(閉塞性無精子症)などが知られている。
感染対策
飛沫感染および接触感染対策を行う。空気感染の可能性を考慮し陰圧個室対応が望ましい。
法制度
「痘そう」は感染症法では一類感染症(患者、疑似症患者、無症状病原体保有者、死亡はただちに届出)、検疫法では検疫感染症。
診断
臨床や所見から天然痘が疑われ、行政検査による病原体診断を行う。類似疾患であるエムポックス(四類感染症)がアフリカ諸国を中心に世界各地および国内でも発生しているために鑑別を要する。
診断した(疑った)場合の対応
バイオテロである可能性が極めて高いために、疑わしい患者を診察した場合には、保健所へ直ちに通報(相談)する。行政検査によって感染者(患者、無症状病原体保有者)であると確定した場合および臨床的に天然痘が強く疑われるが、確定診断がなされていない者(疑似症患者)は、感染症法の規定にしたがって特定および第一種感染症指定医療機関に原則入院となる。また保健所では、疫学調査・濃厚接触者の特定、感染拡大防止策の実施が行われる。したがって、患者と接触した医療従事者等(事務を含む)は、個別管理による健康観察や曝露後の予防薬やワクチンなどの投与を受ける必要があるため、保健所長の指示に従うこと。
治療(応急対応)
患者に対しては、症状を緩和させる対症療法(重症例に対して鎮痛剤、水分補給、栄養補給、気道確保、皮膚の衛生保持など)を行う。米国で天然痘の、EUでは天然痘、ワクチニア症、エムポックス、牛痘に適応がある抗ウイルス薬として承認されているテコビリマトは2024年12月に国内での製造販売が了承されたが、一般流通しておらず、特定臨床研究が行われている3)。天然痘ウイルスの増殖阻止効果が知られているシドフォビルも、プロベネシドの併用療法による治療の特定臨床研究が国内で行われている4)。
専門施設に送るべき判断
特徴的な発疹を見たときに最寄りの保健所へ相談する。
専門施設、相談先
保健所、都道府県、国立感染症研究所など役立つサイト、資料
- WHO: Smallpox: Clinical diagnosis
https://www.who.int/publications/m/item/smallpox-clinical-diagnosis - F. Fenner, D. A. HendersonI. Arita, Z. Jezek, I.D. Ladny i: Smallpox and its eradication, WHO, http://apps.who.int/iris/handle/10665/39485
- エムポックス及び天然痘入院患者を対象とした治療法の安全性及び有効性を評価する多施設共同プラットフォーム サブプロトコル01:テコビリマット
https://jrct.mhlw.go.jp/latest-detail/jRCTs031240110 - エムポックス及び天然痘入院患者を対象とした治療法の安全性及び有効性を評価する多施設共同プラットフォーム サブプロトコル03:シドフォビル
https://jrct.mhlw.go.jp/latest-detail/jRCTs031240658
(利益相反自己申告:申告すべきものなし)
防衛医科大学校防衛医学研究センター 加來 浩器





